第四节 小肠内消化
食糜由胃进入十二指肠后,即开始了小肠内的消化。小肠内消化是整个消化过程中最重要的阶段。在这里,食糜受到胰液、胆汁和小肠液的化学性消化以及小肠运动的机械性消化。许多营养物质也都在这一部位被吸收入机体。因此,食物通过小肠,消化过程基本完成。未被消化的食物残渣,从小肠进入大肠。
食物在小肠内停留的时间,随食物的性质而有不同,一般为3-8h。
一、胰液的分泌
胰液是兼有外分泌和内分泌功能的腺体。胰腺的内分泌功能主要与糖代谢的调节有关,将在内分泌章中讨论。胰腺的外分泌为胰液,是由胰腺的腺泡细胞和小的导管管壁细胞所分泌的,具有很强的消化能力。
胰液是列色无嗅的碱性液体,pH约为7.8-8.4,渗透压约为血浆相等。人每日分泌的胰液量约为1-2L。
胰液中含有无机物和有机物。在无机成分中,碳酸氢盐的含量很高,它是由胰腺内的小的导管细胞分泌的。导管细胞内含有较高浓度的碳酸酐酶,在它的催化下,二氧化碳可水化而产生碳酸,后者经过解离而产生碳酸氢根(HCO3),人胰液中的HCO3的最高浓度为140mmol/L,其浓度随分泌速度的增加而增加(图6-19)。HCO3的主要作用是中和进入十二指肠的胃酸,使肠粘膜免受强酸的侵蚀;同时也提供了小肠内多种消化酶活动的最适宜的pH环境(pH 7-8)。除HCO3外,占第二位的主要负离子是CI-。CI-的浓度随HCO3 的浓度的变化而有变化,当HCO3浓度升高时,CI-的浓度就下降。胰液中的正离子有Na+ 、K+、Ca2+等,它们在胰液中的浓度与血浆中的浓度非常接近,不依赖于分泌的速度。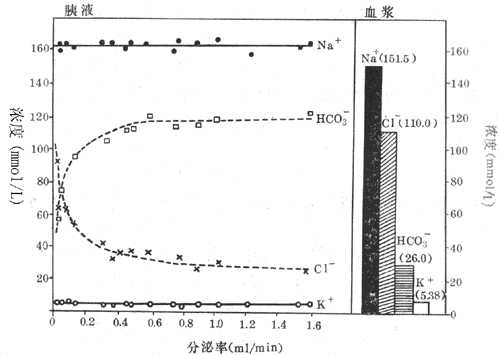
图6-19 胰液中电解质成分和分泌率的关系
胰液中的有机物主要是蛋白质,含量由0.1%-10%不等,随分泌的速度不同而有不同。胰液中的蛋白质主要由多种消化酶组成,它们是由腺泡细胞分泌的。胰液中的消化酶主要有:
1.胰淀粉酶 胰淀粉酶是一种α-淀粉酶,它对生的或熟的淀粉的水解效率都很高,消化产物为糊精、麦芽糖。胰淀粉酶作用的最知pH为6.7-7.0。
2.胰脂肪酶 胰脂肪酶可分解甘油三酯为脂肪酸、甘油一酯和甘油。它的最适pH为7.5-8.5。
目前认为,胰脂肪酶只有在胰腺分泌的另一种小分子 蛋白质——辅脂酶存在条件下才能发挥作用。胰脂肪酶与辅脂酶在甘油三酯的表面形成一种高亲和度的复合物,牢固地附着在脂肪颗粒表面,防止胆盐把脂肪酶从脂肪表面置换下来。因此,辅脂酶的作用可比喻为附着在甘油三酯表面的“锚”。
胰液中还含有一定量的胆固醇和磷脂酶A2,它们分别水解胆固醇酯和卵磷脂。
3. 胰蛋白酶和糜蛋白酶 这两种酶者是以不具有活性的酶原形式存在于胰液中的。肠液中的肠致活酶可以激活蛋白酶原,使之变为具有活性的胰蛋白酶。此外,酸、胰蛋白酶本身,以及组织液也能使胰蛋白酶原活化。糜蛋白酶原是在胰蛋白酶作用下转化为有活性的糜蛋白酶的。
胰蛋白酶和糜蛋白酶的作用极相似,都能分解蛋白质为胨,当两者一同作用于蛋白质时,则可消化蛋白质为小分子的多肽和氨基酸。
正常胰液中还含有羧基肽酶、核糖核酸酶、脱氧核糖核酸酶等水解酶。羧基肽酶可作用于多肽末端的肽键,释放出具有自由羧基的氨基酸,后两种酶则可使相应的核酸部分地水解为单核苷酸。
由于胰液中含有水解三种主要食物的消化酶,因而是所有消化液中最重要的一种。临床和实验均证明,当胰液分泌障碍时,即使其它消化腺的分泌都正常,食物中的脂肪和蛋白质仍不能完全消化,从而也影响吸收,但糖的消化和吸收一般不受影响。
在非消化期,胰液几乎是不分泌或很少分泌的。进食开始后,胰液分泌即开始。所以,食物是兴奋胰腺的自然因素。进食时胰液受神经和体液双重控制,但以体液调节为主。
1.神经调节 食物的形象、气味、食物对口腔、食管、胃和小肠的刺激,都可通过神经反射(包括条件反射和非条件反射)引起胰液分泌。反射的传出神经主要是迷走神经。切断迷走神经,或注射阿托品阻断迷走神经的作用,都可显着地减少胰液分泌。迷走神经可通过其末稍释放乙酰胆碱直接作用于胰腺,也可通过引起胃泌素的释放,间接地引起胰腺分泌(图6-20)。迷走神经主要作用于胰腺的腺泡细胞,对导管细胞的作用较弱,因此,迷走神经兴奋引起胰液分泌的特点是:水分和碳酸氢盐含量很少,而酶的含量却很丰富。
内脏大神经对胰液分泌的影响不明显。内脏大神经中的胆碱能纤维可增加胰液分泌,但其上腺素能纤维则因使胰腺血管收缩,对胰液分泌产生抑制作用。
2.体液调节 调节胰液分泌的体液因素主要有促胰液素和胆囊收缩素(也称促胰酶素)两种,分述如下:
(1)促胰液素:当酸性食糜进入小肠后,可刺激小肠粘膜释放促胰液素。小肠上段粘膜含促胰液素较多,距幽门越远,含量越小。产生促胰液素的细胞为S细胞。王志均等曾在具有移植胰的狗身上观察引起促胰液素释放的因素,结果表明,盐酸是最强制刺激因素,其次为蛋白质分解产物和脂酸钠,糖类几乎无没有作用。小肠内促胰液素释放的pH阈值为4.5。迷走神经的兴奋不引起起促胰液素的释放;切除小肠的外来神经,盐酸在小肠内仍能引起胰液分泌,说明促胰液素的释放不依赖于肠管外来神经。
促胰液素主要作用于胰腺小导管的上皮细胞,使其分泌大量的水分和碳酸氢盐,因而使胰液的分泌量大为增加,便酶的含量却很低。
(2)胆囊收缩素:这是小肠粘膜中I细胞释放的一种肽类激素。引起胆囊收缩素释放的因素(由强至弱)为:蛋白质分解产物、脂酸钠、盐酸、脂肪。糖类没有作用。
促进胰液中各种酶的分泌是胆囊收缩素的一个重要作用,因而也称促胰酶素;它的另一重要作用是促进胆囊强烈收缩,排出胆汁。胆囊收缩素对胰腺组织还有营养作用,它促进胰组织蛋白质和核糖核酸的合成。
影响胰液分泌的体液因素还有胃窦分泌的胃泌素、小肠分泌的血管活性肠肽等,它们在作用分别与胆囊的收缩素和促胰液素相似。
近年来的资料表明,促胰液素和胆囊收缩素对胰液分泌的作用是通过不同机制实现的,前者以cAMP为第二信使,后者则通过磷脂酰醇系统,在Ca2+介导下起作用的(图6-20)。
促胰液素和胆囊收缩素之间具有协同作用,即一个激素可加强另一个激素的作用。此外,迷走神经对促胰液素的作用也有加强作用,例如阻断迷走神经后,促胰液素引起的胰液分泌量将大大减少。激素之间,以及激素与神经之间的相互加强作用,对进餐时胰液的大量分泌具有重要意义。
二、胆汁的分泌与排出
胆汁是由肝细胞不断生成的,生成后肝管流出,经胆总管而至十二指肠,或由肝管转入胆囊而存贮于胆囊,当消化时再由胆囊排出至十二指肠。胆汁和胰液、肠液一起,对小肠内的食糜进行化学性消化。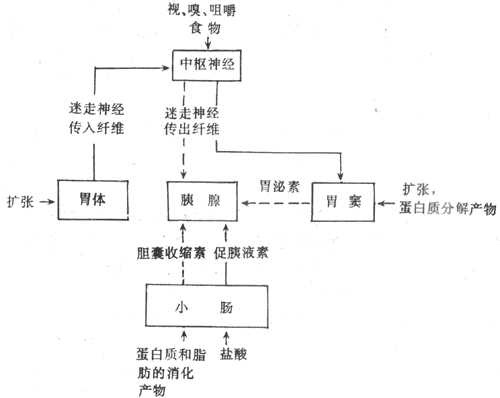
图6-20 胰液分泌的神经体液调节 实线代表水样分泌 虚线代表酶的分泌
成年人每日分泌胆汁约800—1000ml ,胆汁的生成量和蛋白质的摄入量有关,高蛋白食物可生成较多的胆汁。
胆汁是一种较浓的具有苦味的有色液汁。人的胆汁(由肝直接分泌的胆汁)呈金黄色或橘棕色;而胆囊胆汁(在胆囊中贮存过的胆汁)则因浓缩而颜色变深。肝胆汁呈弱碱性(pH为7.4),胆囊胆汁则因碳酸氢盐在胆囊中被吸收而呈弱酸性(Ph6.8)。
胆汁的成分很复杂,除水分和钠、钾、钙、碳酸氢盐等无机成分外,其有机成分有胆盐、胆色素、脂肪酸、胆固醇、卵磷脂和粘蛋白等。胆汁中没有消化酶。
胆盐是肝细胞分泌的胆汁酸与甘氨酸或牛磺酸结合形成的钠盐或钾盐,它是胆汁参与消化和吸收的主要成分。胆汁中的胆色素是血红蛋白的分解产物,包括胆红素复写纸的氧化物——胆绿质。胆色素的种类和浓度决定了胆汁的颜色,肝能合成胆固醇,其中约一半转化成胆汁酸。其余的一半则随胆汁进入胆囊或排入小肠。
在正常情况下,胆汁中的胆盐(或胆汁酸)、胆固醇和卵磷脂的适当比例是维持胆固醇成溶解状态的必要条件。当胆固醇分泌过多,或胆盐、卵磷脂合成减少时,胆固醇就容易测沉积下来,这是形成胆石的一种原因。
胆汁对于脂肪的消化和吸收具有重要意义:
1.胆汁中的胆盐、胆固醇和卵磷脂等都可作为乳化剂,减低脂肪的表面张张,使脂肪乳化成微滴,分散在肠腔内,这样便增加了胰脂肪酶的作用面积,使其分解脂肪的作用加速。
2.胆盐因其分子结构的特点,当达到一定浓度后,可聚合而形成微胶粒。肠腔中脂肪的分解产物,如脂肪酸、甘油一酯等均可掺入到微胶中,形成水溶性复合物(混合微胶粒)。因此,胆盐便成了不溶于水的脂肪水解产物到达肠粘膜表面所必需的运载工具,对于脂肪消化产物的吸收具有重要意义。
3.胆汁通过促进脂肪分解产物的吸收,对脂溶性维生素(维生素A、D、E、K)的吸收也有促进作用。
此外,胆汁在十二指肠中还可以中和一部分胃酸;胆盐在小肠内吸收后还是促进胆汁自身分泌的一个体液因素。
肝细胞是不断分泌胆汁的,但在非消化期间,肝胆汁都流入胆囊内贮存。胆囊可以吸收胆汁中的水分一无机盐,使肝胆汁浓缩4-10倍,从而增加了贮存的效能。在消化期,胆汁可直接由肝以及由胆囊中大量排出至十二指肠。因此,食物在消化道内是引起胆汁分泌和排出的自然刺激物。高蛋白食物(蛋黄、肉、肝)引起胆汁流出最多,高脂肪或混合食物的作用次之,而糖类食物的作用最小。在胆汁排出过程中,胆囊和Oddi括约肌的活动通常表现出协调的关系,即胆囊收缩时,Oddi括约肌舒张;相反,胆囊舒张时,Oddi括约肌则收缩。
1.神经因素的作用 神经对胆汁分泌和胆囊 收缩的作用均较弱。进食动作或食物对胃、小肠的刺激可通过神经反射引起肝胆汁分泌的少量增加,胆囊收缩也轻度加强。反射的传出途径是迷走神经,切断两侧迷走神经,或应用胆碱能受体阻断剂,均可阻断这种反应。
迷走神经除了直接作用于肝细胞和胆囊外,它还可通过引起胃泌素释放而间接引起肝胆汁的分泌和胆囊收缩。
2.体液因素的作用 有多种体注因素参与调节胆汁的分泌和排出。
(1)胃泌素:胃泌至少对肝胆的分泌及胆囊平滑肌的收缩均有一定的刺激作用,它可通过血液循环作用于肝细胞和胆囊;也可先引起胃酸分泌,后者再作用于十二指肠粘膜,引起促胰液素释放而促进肝胆汁分泌。
(2)促胰液素: 促胰液素主要的作用是刺激胰液分泌,但它还有一定的刺激肝胆汁分泌的作用。促胰液素主要作用于胆管系统而非作用于肝细胞,它引起的胆汁分泌主要是量和HCO3含量的增加,胆盐的分泌并不增加。
(3)胆囊收缩素:在蛋白质分解产物、盐酸和脂肪等物质作用下,小肠上部粘膜内的I细胞可释放胆囊收缩素,它通过血液循环兴奋胆囊平滑肌,引起胆囊的强烈收缩。胆囊收缩素对Oddi括约肌则有降低其紧张性的作用,因此可促使胆囊汁的大量排放。
胆囊收缩素也能刺激胆管上皮细胞,使胆汁流量和HCO3的分泌增加,但其作用较弱。
(4)胆盐:胆汁中的胆盐或胆汁酸当排至小肠后,绝大部分(约90%以上)仍可由小肠(主要为回肠末端)粘膜吸收入血,通过门静静脉回到肝,再组成胆汁而又分泌入肠,这一过程称为胆盐的肠肝循环(图6-21)。胆盐每循环一次约损失5%,每次进餐后约6-8g胆盐排出。每次进餐后可进行2-3次肠肝循环。返回到肝的胆盐有刺激肝胆汁分泌的作用,实验证明,当胆盐通过胆瘘流失至体外后,胆汁的分泌将比正常时减少数倍。
图 6-21 胆盐的肠-肝循环
进入门脉的实线代表来自肝的胆盐,虚线代表由细菌作用产生的胆盐胆盐对胆囊的运动并无影响。
总之,由进食开始,到食物进入小肠内,在神经和体液因素调节下,都可引起胆汁的分泌和排出活动,尤以食物进入小肠后的作用最为明显。在这一时期中,不仅肝胆汁的分泌明显增加,而且由于胆囊的强烈收缩,使贮存在胆囊中的胆汁也大量排出。
三、小肠液的分泌
小肠内有两种腺体:十二指肠和肠腺。十二指肠又称勃氏腺(Brunner’sgland),分布在十二指肠的粘膜下层中,分泌碱性液体,内含粘蛋白,因而粘稠度很高。这种分泌物的主要机能是保持十二指肠的上皮,不被胃酸侵蚀。肠腺又称李氏腺(Lieberkühn crypt),分布于全部小肠的粘膜层内,其分泌液构成了小肠液的主要部分。
小肠液是一种弱碱性液体,pH约为7.6,渗透压与血浆相等。小肠液的分泌量变化范围很大,成年人每日分泌量约1-3L。大量的小肠液可以稀释消化产物,使其渗透压下降,有利于吸收。小肠分泌后又很快地被绒毛重吸收,这种液体的交流为小肠内营养物质的吸收提供了媒介。
在各种不同条件下,小肠液的性状变化也很大,有时是较稀的液体,而有时则由于含有大量粘蛋白而很粘稠。小肠注保还常混有脱落的肠上皮细胞、白细胞,以及由肠上皮细胞分泌的免疫球蛋白。
近年来认为,真正由小肠腺分泌的酶只有肠致活酶一种,它能激活胰液中的胰蛋白酶原,使之变有活性的胰蛋白酶,从而有利于蛋白质的消化。小肠本身对食物的消化是以一种特殊的方式进行的,即在小肠上皮细胞的纹状缘和上皮细胞内进行的。在肠上皮细胞内含有多种消化酶,如分解多肽的肽酶、分解双糖的蔗糖酶和麦芽糖酶等。这些存在于肠上皮细胞内的酶可随脱落的肠上皮细胞进入肠腔内,但它们对小肠内消化并不起作用。
小肠液的分泌是经常性的,但在不同条件下,分泌量的变化可以很大。食糜对粘膜的局部机械刺激和化学刺激都可引起小肠液的分泌。小肠粘膜对扩张刺激最为敏感,小肠内食糜的量越多,分泌也越多。一般认为,这些刺激是通过肠壁内神经丛的局部反射而引起肠腺分泌的。刺激迷走神经可引起十二指肠蝗分泌,但对其它部位的肠腺作用并不明显,有人认为,只有切断内脏大神经(取消了抑制性影响)后,刺激迷走神经才能引起小肠液的分泌。
在胃肠激素中,胃泌素、促胰液素、胆囊收缩素和血管活性肠肽都有刺激小肠分泌的作用。
四、小肠的运动
小肠的运动功能是靠肠壁的两层平滑肌完成的。肠壁的外层是纵行肌,内层是环行肌。
小肠的运动形式包括紧张性收缩、分节运动和蠕动三种。
1.紧张性收缩 小肠平滑肌紧张性是其它运动形式有效进行的基础。当小肠紧张性降低时,肠腔易于扩张,肠内容物的混合和转运减慢;相反,当小肠紧张性升高时,食糜在小肠内的混合和运转过程就加快。
2.分节运动 这是一种以环行肌为主的节律性收缩和舒张运动。在食糜所在的一段肠管上,环行肌在许多点同时收缩,把食糜分割成许多节段;随后,原来收缩处舒张,而原来舒张处收缩,使原来的节段分为两半,而相邻的两半则合拢来形成一个新的节段;如此反复进行,食糜得以不断地分开,又不断地混合(图6-22)。分节运动的推进作用很小,它的作用在于使食糜与消化液充分混合,便于进行化学性消化,它还使食糜与肠壁紧密接触,为吸收创造了良好的条件。分节运动还能挤压肠壁,有助于血液和淋巴的回流。
分节运动在空腹时几乎不存在,进食后才逐渐变强起来。小肠各段分节运动的频率不同,小肠上部频率较高,下部较低。在人,十二指肠分节运动的频率约为每分钟11次,回肠末端为每分钟8次。这种活动梯度对于食糜从小肠的上部向下部推进具有一定意义。
图6-22 小肠的分节运动模式图
1.肠管表面观 2、3、4:肠管切面观,示不同阶段的食糜节段分割和合拢情况
电生理研究指出,小肠分节运动的梯度现象与其平滑肌的基本电节律有关。小肠平滑肌的基本电节律的起步点位于十二指肠近胆管入口处的纵行细胞上,其频率在人约为每分钟11次。从十二指肠到回肠末端,基本电节律的频率逐渐下降,但在完整的小肠内,上部具有较高频率的肠段可控制其下部频率较低的一段肠段。因此。实际上在小肠全长中,其内在节律形成了数个频率平台。
3.蠕动 小肠的蠕动可发生在小肠的任何部位,其速率约为0.5-2.0cm/s,近端小肠的蠕动速度大于远端。小肠蠕动波很弱,通常只进行一段短距离(约数厘米)后即消失。蠕动的意义在于使经过分节运动作用的食糜向前推进一步,到达一个新肠段,再开始分节运动。食糜在小肠内实际的推进速度只有1cm/min,也就是说,食糜从幽癯部到回盲瓣,大约需要历时3—5小时。
在小肠还常可见到一种进行速度很快(2-25cm/s)、传播较远的蠕动,称为蠕动冲。蠕动冲可把食糜从小肠始端一直推送到大肠。蠕动冲可能是由于进食时吞咽动作或食糜进入十二指肠而引起的。
消化间期小肠的波动 动物或人在消化间期或禁食期,小肠的运动形式与消化期不同,呈周期性变化,称为移行性运动综合波(migrating motlity complex,MMC)。MMC以一定的间隔在胃或小肠上部发生,沿着肠管向肛门方向移行。在传播途中,其移行速度逐渐减慢。当一个波群到达回盲肠时,另一波群又在十二指肠发生,其间隔通常为90-120min 。
综合波的每一周期一般包括四个时相:I相(静止时相),此时只能记录到慢波电位,不出现胃肠收缩,持续约30-60min;Ⅱ相出现不规律的锋电位,其频率和振幅逐渐增加,持续15-40min;Ⅲ相时每个慢波电位上都叠加有成簇的锋电位,并引起相应部位发生强烈的收缩,持续4-8min;Ⅳ相与下一个周期之间为一个持续约5min的过渡葙,即N相,此进锋电位突然消失(图6-23)。
MMC的生理意义尚不完全清楚。一般认为,在Ⅱ相和Ⅲ相(特别Ⅲ相)出现的强力收缩掠过小肠时,可将肠内容物,包括上次进餐后遗留的残渣、脱落的细胞碎片和细菌等清除干净,因而有消化间期“管家人”之称。此外,通过这种周期性运动,可使小肠的肌肉在长期禁食期内保持良好的功能状态。消化间期肠运动不良的患者常伴有肠内细菌的过度繁殖。
图6-23狗小肠消化间期的移行性运动综合波及其与血浆胃动素浓度的密切关系
MMC的发生和移行受神经和激素的调节。迷走神经兴奋使周期缩短;禁食期间由肠粘膜中释放的胃动素(motlin),其血浆中浓度的峰值与MMC的Ⅲ相开始相符合,且外源性注射胃动素可诱发禁食动物出现额外的周期。因此,胃动素被认为是诱发MMC的激素。
1.内在神经丛的作用位于纵行肌和环行肌之间的肌间神经丛对小肠运动起主要调节作用。当机械和化学刺激作用于肠壁感受器时,通过局部反射可引起平滑肌的蠕动运动。切断小肠的外来神经,小肠的蠕动仍可进行。
2.外来神经的作用一般业说,副交感神经的兴奋能加强肠运动,而交感神经兴奋则产生抑制作用。但上述效果还依肠肌当时的状态而定。如肠肌的紧张性高,则无论副交感或交感神经兴奋,都使之抑制;相反,如肠肌的紧张性低,则这两种神经兴奋都有增强其活动的作用。
3.体液因素的作用小肠壁内的神经丛和平滑肌对各种化学物质具有广泛的敏感性。除两种重要的神经递乙酰胆碱和去甲肾上腺素外,还有一些肽类激素和胺,如P物质、脑啡肽和5-羧色胺,都有兴奋肠运动的作用。
回肠末端与盲肠交界外的环行肌显着加厚,起着括约肌的作用,称为回盲括约肌。回盲括约肌在平时保持轻度收缩状态,其内压力约比结肠内压力高2.67kPa(20mmHg)。
对盲肠粘膜的机械刺激或充胀刺激,可通过肠肌局部反射,引起括约肌收缩,从而阻止回肠内容物向盲肠排放。进食时,当食物进入胃时,可通过胃-回肠反射引起回肠蠕动,在蠕动波到达回肠末端最后数厘米时,括约肌便舒张,这样,当蠕动波到达时,大约有4ml食糜由回肠被驱入结肠。此外,胃幽门部中释放的胃泌素也能引起括约肌内的压力下降。
总之,回盲括约肌的主要功能是防止回肠内容物过快地进入大肠,延长食糜在小肠内停留的时间,因此有利于小肠内容物的完全消化和吸收。据统计,正常情况下每天约有450-500ml食糜进入大肠。此外,回盲括约肌不定还具有活瓣样作用,它可阻大肠内容物向回肠倒流。
小肠内容物向大肠的排放,除与回盲括约肌的活动有关外,还与食糜的流动性和回肠与结肠内的压力差有关:食糜越稀,通过回盲瓣也越容易;小肠腔内压力升高,也可迫使食糜通过括约肌。
食物在小肠内停留的时间,随食物的性质而有不同,一般为3-8h。
一、胰液的分泌
胰液是兼有外分泌和内分泌功能的腺体。胰腺的内分泌功能主要与糖代谢的调节有关,将在内分泌章中讨论。胰腺的外分泌为胰液,是由胰腺的腺泡细胞和小的导管管壁细胞所分泌的,具有很强的消化能力。
胰液是列色无嗅的碱性液体,pH约为7.8-8.4,渗透压约为血浆相等。人每日分泌的胰液量约为1-2L。
胰液中含有无机物和有机物。在无机成分中,碳酸氢盐的含量很高,它是由胰腺内的小的导管细胞分泌的。导管细胞内含有较高浓度的碳酸酐酶,在它的催化下,二氧化碳可水化而产生碳酸,后者经过解离而产生碳酸氢根(HCO3),人胰液中的HCO3的最高浓度为140mmol/L,其浓度随分泌速度的增加而增加(图6-19)。HCO3的主要作用是中和进入十二指肠的胃酸,使肠粘膜免受强酸的侵蚀;同时也提供了小肠内多种消化酶活动的最适宜的pH环境(pH 7-8)。除HCO3外,占第二位的主要负离子是CI-。CI-的浓度随HCO3 的浓度的变化而有变化,当HCO3浓度升高时,CI-的浓度就下降。胰液中的正离子有Na+ 、K+、Ca2+等,它们在胰液中的浓度与血浆中的浓度非常接近,不依赖于分泌的速度。

图6-19 胰液中电解质成分和分泌率的关系
胰液中的有机物主要是蛋白质,含量由0.1%-10%不等,随分泌的速度不同而有不同。胰液中的蛋白质主要由多种消化酶组成,它们是由腺泡细胞分泌的。胰液中的消化酶主要有:
1.胰淀粉酶 胰淀粉酶是一种α-淀粉酶,它对生的或熟的淀粉的水解效率都很高,消化产物为糊精、麦芽糖。胰淀粉酶作用的最知pH为6.7-7.0。
2.胰脂肪酶 胰脂肪酶可分解甘油三酯为脂肪酸、甘油一酯和甘油。它的最适pH为7.5-8.5。
目前认为,胰脂肪酶只有在胰腺分泌的另一种小分子 蛋白质——辅脂酶存在条件下才能发挥作用。胰脂肪酶与辅脂酶在甘油三酯的表面形成一种高亲和度的复合物,牢固地附着在脂肪颗粒表面,防止胆盐把脂肪酶从脂肪表面置换下来。因此,辅脂酶的作用可比喻为附着在甘油三酯表面的“锚”。
胰液中还含有一定量的胆固醇和磷脂酶A2,它们分别水解胆固醇酯和卵磷脂。
3. 胰蛋白酶和糜蛋白酶 这两种酶者是以不具有活性的酶原形式存在于胰液中的。肠液中的肠致活酶可以激活蛋白酶原,使之变为具有活性的胰蛋白酶。此外,酸、胰蛋白酶本身,以及组织液也能使胰蛋白酶原活化。糜蛋白酶原是在胰蛋白酶作用下转化为有活性的糜蛋白酶的。
胰蛋白酶和糜蛋白酶的作用极相似,都能分解蛋白质为胨,当两者一同作用于蛋白质时,则可消化蛋白质为小分子的多肽和氨基酸。
正常胰液中还含有羧基肽酶、核糖核酸酶、脱氧核糖核酸酶等水解酶。羧基肽酶可作用于多肽末端的肽键,释放出具有自由羧基的氨基酸,后两种酶则可使相应的核酸部分地水解为单核苷酸。
由于胰液中含有水解三种主要食物的消化酶,因而是所有消化液中最重要的一种。临床和实验均证明,当胰液分泌障碍时,即使其它消化腺的分泌都正常,食物中的脂肪和蛋白质仍不能完全消化,从而也影响吸收,但糖的消化和吸收一般不受影响。
在非消化期,胰液几乎是不分泌或很少分泌的。进食开始后,胰液分泌即开始。所以,食物是兴奋胰腺的自然因素。进食时胰液受神经和体液双重控制,但以体液调节为主。
1.神经调节 食物的形象、气味、食物对口腔、食管、胃和小肠的刺激,都可通过神经反射(包括条件反射和非条件反射)引起胰液分泌。反射的传出神经主要是迷走神经。切断迷走神经,或注射阿托品阻断迷走神经的作用,都可显着地减少胰液分泌。迷走神经可通过其末稍释放乙酰胆碱直接作用于胰腺,也可通过引起胃泌素的释放,间接地引起胰腺分泌(图6-20)。迷走神经主要作用于胰腺的腺泡细胞,对导管细胞的作用较弱,因此,迷走神经兴奋引起胰液分泌的特点是:水分和碳酸氢盐含量很少,而酶的含量却很丰富。
内脏大神经对胰液分泌的影响不明显。内脏大神经中的胆碱能纤维可增加胰液分泌,但其上腺素能纤维则因使胰腺血管收缩,对胰液分泌产生抑制作用。
2.体液调节 调节胰液分泌的体液因素主要有促胰液素和胆囊收缩素(也称促胰酶素)两种,分述如下:
(1)促胰液素:当酸性食糜进入小肠后,可刺激小肠粘膜释放促胰液素。小肠上段粘膜含促胰液素较多,距幽门越远,含量越小。产生促胰液素的细胞为S细胞。王志均等曾在具有移植胰的狗身上观察引起促胰液素释放的因素,结果表明,盐酸是最强制刺激因素,其次为蛋白质分解产物和脂酸钠,糖类几乎无没有作用。小肠内促胰液素释放的pH阈值为4.5。迷走神经的兴奋不引起起促胰液素的释放;切除小肠的外来神经,盐酸在小肠内仍能引起胰液分泌,说明促胰液素的释放不依赖于肠管外来神经。
促胰液素主要作用于胰腺小导管的上皮细胞,使其分泌大量的水分和碳酸氢盐,因而使胰液的分泌量大为增加,便酶的含量却很低。
(2)胆囊收缩素:这是小肠粘膜中I细胞释放的一种肽类激素。引起胆囊收缩素释放的因素(由强至弱)为:蛋白质分解产物、脂酸钠、盐酸、脂肪。糖类没有作用。
促进胰液中各种酶的分泌是胆囊收缩素的一个重要作用,因而也称促胰酶素;它的另一重要作用是促进胆囊强烈收缩,排出胆汁。胆囊收缩素对胰腺组织还有营养作用,它促进胰组织蛋白质和核糖核酸的合成。
影响胰液分泌的体液因素还有胃窦分泌的胃泌素、小肠分泌的血管活性肠肽等,它们在作用分别与胆囊的收缩素和促胰液素相似。
近年来的资料表明,促胰液素和胆囊收缩素对胰液分泌的作用是通过不同机制实现的,前者以cAMP为第二信使,后者则通过磷脂酰醇系统,在Ca2+介导下起作用的(图6-20)。
促胰液素和胆囊收缩素之间具有协同作用,即一个激素可加强另一个激素的作用。此外,迷走神经对促胰液素的作用也有加强作用,例如阻断迷走神经后,促胰液素引起的胰液分泌量将大大减少。激素之间,以及激素与神经之间的相互加强作用,对进餐时胰液的大量分泌具有重要意义。
二、胆汁的分泌与排出
胆汁是由肝细胞不断生成的,生成后肝管流出,经胆总管而至十二指肠,或由肝管转入胆囊而存贮于胆囊,当消化时再由胆囊排出至十二指肠。胆汁和胰液、肠液一起,对小肠内的食糜进行化学性消化。

图6-20 胰液分泌的神经体液调节 实线代表水样分泌 虚线代表酶的分泌
成年人每日分泌胆汁约800—1000ml ,胆汁的生成量和蛋白质的摄入量有关,高蛋白食物可生成较多的胆汁。
胆汁是一种较浓的具有苦味的有色液汁。人的胆汁(由肝直接分泌的胆汁)呈金黄色或橘棕色;而胆囊胆汁(在胆囊中贮存过的胆汁)则因浓缩而颜色变深。肝胆汁呈弱碱性(pH为7.4),胆囊胆汁则因碳酸氢盐在胆囊中被吸收而呈弱酸性(Ph6.8)。
胆汁的成分很复杂,除水分和钠、钾、钙、碳酸氢盐等无机成分外,其有机成分有胆盐、胆色素、脂肪酸、胆固醇、卵磷脂和粘蛋白等。胆汁中没有消化酶。
胆盐是肝细胞分泌的胆汁酸与甘氨酸或牛磺酸结合形成的钠盐或钾盐,它是胆汁参与消化和吸收的主要成分。胆汁中的胆色素是血红蛋白的分解产物,包括胆红素复写纸的氧化物——胆绿质。胆色素的种类和浓度决定了胆汁的颜色,肝能合成胆固醇,其中约一半转化成胆汁酸。其余的一半则随胆汁进入胆囊或排入小肠。
在正常情况下,胆汁中的胆盐(或胆汁酸)、胆固醇和卵磷脂的适当比例是维持胆固醇成溶解状态的必要条件。当胆固醇分泌过多,或胆盐、卵磷脂合成减少时,胆固醇就容易测沉积下来,这是形成胆石的一种原因。
胆汁对于脂肪的消化和吸收具有重要意义:
1.胆汁中的胆盐、胆固醇和卵磷脂等都可作为乳化剂,减低脂肪的表面张张,使脂肪乳化成微滴,分散在肠腔内,这样便增加了胰脂肪酶的作用面积,使其分解脂肪的作用加速。
2.胆盐因其分子结构的特点,当达到一定浓度后,可聚合而形成微胶粒。肠腔中脂肪的分解产物,如脂肪酸、甘油一酯等均可掺入到微胶中,形成水溶性复合物(混合微胶粒)。因此,胆盐便成了不溶于水的脂肪水解产物到达肠粘膜表面所必需的运载工具,对于脂肪消化产物的吸收具有重要意义。
3.胆汁通过促进脂肪分解产物的吸收,对脂溶性维生素(维生素A、D、E、K)的吸收也有促进作用。
此外,胆汁在十二指肠中还可以中和一部分胃酸;胆盐在小肠内吸收后还是促进胆汁自身分泌的一个体液因素。
肝细胞是不断分泌胆汁的,但在非消化期间,肝胆汁都流入胆囊内贮存。胆囊可以吸收胆汁中的水分一无机盐,使肝胆汁浓缩4-10倍,从而增加了贮存的效能。在消化期,胆汁可直接由肝以及由胆囊中大量排出至十二指肠。因此,食物在消化道内是引起胆汁分泌和排出的自然刺激物。高蛋白食物(蛋黄、肉、肝)引起胆汁流出最多,高脂肪或混合食物的作用次之,而糖类食物的作用最小。在胆汁排出过程中,胆囊和Oddi括约肌的活动通常表现出协调的关系,即胆囊收缩时,Oddi括约肌舒张;相反,胆囊舒张时,Oddi括约肌则收缩。
1.神经因素的作用 神经对胆汁分泌和胆囊 收缩的作用均较弱。进食动作或食物对胃、小肠的刺激可通过神经反射引起肝胆汁分泌的少量增加,胆囊收缩也轻度加强。反射的传出途径是迷走神经,切断两侧迷走神经,或应用胆碱能受体阻断剂,均可阻断这种反应。
迷走神经除了直接作用于肝细胞和胆囊外,它还可通过引起胃泌素释放而间接引起肝胆汁的分泌和胆囊收缩。
2.体液因素的作用 有多种体注因素参与调节胆汁的分泌和排出。
(1)胃泌素:胃泌至少对肝胆的分泌及胆囊平滑肌的收缩均有一定的刺激作用,它可通过血液循环作用于肝细胞和胆囊;也可先引起胃酸分泌,后者再作用于十二指肠粘膜,引起促胰液素释放而促进肝胆汁分泌。
(2)促胰液素: 促胰液素主要的作用是刺激胰液分泌,但它还有一定的刺激肝胆汁分泌的作用。促胰液素主要作用于胆管系统而非作用于肝细胞,它引起的胆汁分泌主要是量和HCO3含量的增加,胆盐的分泌并不增加。
(3)胆囊收缩素:在蛋白质分解产物、盐酸和脂肪等物质作用下,小肠上部粘膜内的I细胞可释放胆囊收缩素,它通过血液循环兴奋胆囊平滑肌,引起胆囊的强烈收缩。胆囊收缩素对Oddi括约肌则有降低其紧张性的作用,因此可促使胆囊汁的大量排放。
胆囊收缩素也能刺激胆管上皮细胞,使胆汁流量和HCO3的分泌增加,但其作用较弱。
(4)胆盐:胆汁中的胆盐或胆汁酸当排至小肠后,绝大部分(约90%以上)仍可由小肠(主要为回肠末端)粘膜吸收入血,通过门静静脉回到肝,再组成胆汁而又分泌入肠,这一过程称为胆盐的肠肝循环(图6-21)。胆盐每循环一次约损失5%,每次进餐后约6-8g胆盐排出。每次进餐后可进行2-3次肠肝循环。返回到肝的胆盐有刺激肝胆汁分泌的作用,实验证明,当胆盐通过胆瘘流失至体外后,胆汁的分泌将比正常时减少数倍。

图 6-21 胆盐的肠-肝循环
进入门脉的实线代表来自肝的胆盐,虚线代表由细菌作用产生的胆盐胆盐对胆囊的运动并无影响。
总之,由进食开始,到食物进入小肠内,在神经和体液因素调节下,都可引起胆汁的分泌和排出活动,尤以食物进入小肠后的作用最为明显。在这一时期中,不仅肝胆汁的分泌明显增加,而且由于胆囊的强烈收缩,使贮存在胆囊中的胆汁也大量排出。
三、小肠液的分泌
小肠内有两种腺体:十二指肠和肠腺。十二指肠又称勃氏腺(Brunner’sgland),分布在十二指肠的粘膜下层中,分泌碱性液体,内含粘蛋白,因而粘稠度很高。这种分泌物的主要机能是保持十二指肠的上皮,不被胃酸侵蚀。肠腺又称李氏腺(Lieberkühn crypt),分布于全部小肠的粘膜层内,其分泌液构成了小肠液的主要部分。
小肠液是一种弱碱性液体,pH约为7.6,渗透压与血浆相等。小肠液的分泌量变化范围很大,成年人每日分泌量约1-3L。大量的小肠液可以稀释消化产物,使其渗透压下降,有利于吸收。小肠分泌后又很快地被绒毛重吸收,这种液体的交流为小肠内营养物质的吸收提供了媒介。
在各种不同条件下,小肠液的性状变化也很大,有时是较稀的液体,而有时则由于含有大量粘蛋白而很粘稠。小肠注保还常混有脱落的肠上皮细胞、白细胞,以及由肠上皮细胞分泌的免疫球蛋白。
近年来认为,真正由小肠腺分泌的酶只有肠致活酶一种,它能激活胰液中的胰蛋白酶原,使之变有活性的胰蛋白酶,从而有利于蛋白质的消化。小肠本身对食物的消化是以一种特殊的方式进行的,即在小肠上皮细胞的纹状缘和上皮细胞内进行的。在肠上皮细胞内含有多种消化酶,如分解多肽的肽酶、分解双糖的蔗糖酶和麦芽糖酶等。这些存在于肠上皮细胞内的酶可随脱落的肠上皮细胞进入肠腔内,但它们对小肠内消化并不起作用。
小肠液的分泌是经常性的,但在不同条件下,分泌量的变化可以很大。食糜对粘膜的局部机械刺激和化学刺激都可引起小肠液的分泌。小肠粘膜对扩张刺激最为敏感,小肠内食糜的量越多,分泌也越多。一般认为,这些刺激是通过肠壁内神经丛的局部反射而引起肠腺分泌的。刺激迷走神经可引起十二指肠蝗分泌,但对其它部位的肠腺作用并不明显,有人认为,只有切断内脏大神经(取消了抑制性影响)后,刺激迷走神经才能引起小肠液的分泌。
在胃肠激素中,胃泌素、促胰液素、胆囊收缩素和血管活性肠肽都有刺激小肠分泌的作用。
四、小肠的运动
小肠的运动功能是靠肠壁的两层平滑肌完成的。肠壁的外层是纵行肌,内层是环行肌。
小肠的运动形式包括紧张性收缩、分节运动和蠕动三种。
1.紧张性收缩 小肠平滑肌紧张性是其它运动形式有效进行的基础。当小肠紧张性降低时,肠腔易于扩张,肠内容物的混合和转运减慢;相反,当小肠紧张性升高时,食糜在小肠内的混合和运转过程就加快。
2.分节运动 这是一种以环行肌为主的节律性收缩和舒张运动。在食糜所在的一段肠管上,环行肌在许多点同时收缩,把食糜分割成许多节段;随后,原来收缩处舒张,而原来舒张处收缩,使原来的节段分为两半,而相邻的两半则合拢来形成一个新的节段;如此反复进行,食糜得以不断地分开,又不断地混合(图6-22)。分节运动的推进作用很小,它的作用在于使食糜与消化液充分混合,便于进行化学性消化,它还使食糜与肠壁紧密接触,为吸收创造了良好的条件。分节运动还能挤压肠壁,有助于血液和淋巴的回流。
分节运动在空腹时几乎不存在,进食后才逐渐变强起来。小肠各段分节运动的频率不同,小肠上部频率较高,下部较低。在人,十二指肠分节运动的频率约为每分钟11次,回肠末端为每分钟8次。这种活动梯度对于食糜从小肠的上部向下部推进具有一定意义。

图6-22 小肠的分节运动模式图
1.肠管表面观 2、3、4:肠管切面观,示不同阶段的食糜节段分割和合拢情况
电生理研究指出,小肠分节运动的梯度现象与其平滑肌的基本电节律有关。小肠平滑肌的基本电节律的起步点位于十二指肠近胆管入口处的纵行细胞上,其频率在人约为每分钟11次。从十二指肠到回肠末端,基本电节律的频率逐渐下降,但在完整的小肠内,上部具有较高频率的肠段可控制其下部频率较低的一段肠段。因此。实际上在小肠全长中,其内在节律形成了数个频率平台。
3.蠕动 小肠的蠕动可发生在小肠的任何部位,其速率约为0.5-2.0cm/s,近端小肠的蠕动速度大于远端。小肠蠕动波很弱,通常只进行一段短距离(约数厘米)后即消失。蠕动的意义在于使经过分节运动作用的食糜向前推进一步,到达一个新肠段,再开始分节运动。食糜在小肠内实际的推进速度只有1cm/min,也就是说,食糜从幽癯部到回盲瓣,大约需要历时3—5小时。
在小肠还常可见到一种进行速度很快(2-25cm/s)、传播较远的蠕动,称为蠕动冲。蠕动冲可把食糜从小肠始端一直推送到大肠。蠕动冲可能是由于进食时吞咽动作或食糜进入十二指肠而引起的。
消化间期小肠的波动 动物或人在消化间期或禁食期,小肠的运动形式与消化期不同,呈周期性变化,称为移行性运动综合波(migrating motlity complex,MMC)。MMC以一定的间隔在胃或小肠上部发生,沿着肠管向肛门方向移行。在传播途中,其移行速度逐渐减慢。当一个波群到达回盲肠时,另一波群又在十二指肠发生,其间隔通常为90-120min 。
综合波的每一周期一般包括四个时相:I相(静止时相),此时只能记录到慢波电位,不出现胃肠收缩,持续约30-60min;Ⅱ相出现不规律的锋电位,其频率和振幅逐渐增加,持续15-40min;Ⅲ相时每个慢波电位上都叠加有成簇的锋电位,并引起相应部位发生强烈的收缩,持续4-8min;Ⅳ相与下一个周期之间为一个持续约5min的过渡葙,即N相,此进锋电位突然消失(图6-23)。
MMC的生理意义尚不完全清楚。一般认为,在Ⅱ相和Ⅲ相(特别Ⅲ相)出现的强力收缩掠过小肠时,可将肠内容物,包括上次进餐后遗留的残渣、脱落的细胞碎片和细菌等清除干净,因而有消化间期“管家人”之称。此外,通过这种周期性运动,可使小肠的肌肉在长期禁食期内保持良好的功能状态。消化间期肠运动不良的患者常伴有肠内细菌的过度繁殖。

图6-23狗小肠消化间期的移行性运动综合波及其与血浆胃动素浓度的密切关系
MMC的发生和移行受神经和激素的调节。迷走神经兴奋使周期缩短;禁食期间由肠粘膜中释放的胃动素(motlin),其血浆中浓度的峰值与MMC的Ⅲ相开始相符合,且外源性注射胃动素可诱发禁食动物出现额外的周期。因此,胃动素被认为是诱发MMC的激素。
1.内在神经丛的作用位于纵行肌和环行肌之间的肌间神经丛对小肠运动起主要调节作用。当机械和化学刺激作用于肠壁感受器时,通过局部反射可引起平滑肌的蠕动运动。切断小肠的外来神经,小肠的蠕动仍可进行。
2.外来神经的作用一般业说,副交感神经的兴奋能加强肠运动,而交感神经兴奋则产生抑制作用。但上述效果还依肠肌当时的状态而定。如肠肌的紧张性高,则无论副交感或交感神经兴奋,都使之抑制;相反,如肠肌的紧张性低,则这两种神经兴奋都有增强其活动的作用。
3.体液因素的作用小肠壁内的神经丛和平滑肌对各种化学物质具有广泛的敏感性。除两种重要的神经递乙酰胆碱和去甲肾上腺素外,还有一些肽类激素和胺,如P物质、脑啡肽和5-羧色胺,都有兴奋肠运动的作用。
回肠末端与盲肠交界外的环行肌显着加厚,起着括约肌的作用,称为回盲括约肌。回盲括约肌在平时保持轻度收缩状态,其内压力约比结肠内压力高2.67kPa(20mmHg)。
对盲肠粘膜的机械刺激或充胀刺激,可通过肠肌局部反射,引起括约肌收缩,从而阻止回肠内容物向盲肠排放。进食时,当食物进入胃时,可通过胃-回肠反射引起回肠蠕动,在蠕动波到达回肠末端最后数厘米时,括约肌便舒张,这样,当蠕动波到达时,大约有4ml食糜由回肠被驱入结肠。此外,胃幽门部中释放的胃泌素也能引起括约肌内的压力下降。
总之,回盲括约肌的主要功能是防止回肠内容物过快地进入大肠,延长食糜在小肠内停留的时间,因此有利于小肠内容物的完全消化和吸收。据统计,正常情况下每天约有450-500ml食糜进入大肠。此外,回盲括约肌不定还具有活瓣样作用,它可阻大肠内容物向回肠倒流。
小肠内容物向大肠的排放,除与回盲括约肌的活动有关外,还与食糜的流动性和回肠与结肠内的压力差有关:食糜越稀,通过回盲瓣也越容易;小肠腔内压力升高,也可迫使食糜通过括约肌。