第2章 循环生理
第一节 心室的收宿功能及其调节
心肌纤维的基本单位是“肌节”(sarcomere),从电子显微镜下可以看出,它是由“厚纤维”层和“薄纤维”层交错组成的(图2-1)。厚纤维是由肌凝蛋白(myosin)构成,如图2-2所示,第一肌凝蛋白分子是由两条链交织构成的,链体部分称为轻链,而其头部(重链)则由两个“网球拍”状的亚体组成,它和链体大体上垂直。薄纤维层则是由肌动蛋白(actin)构成,它和肌凝蛋白相平行。
肌凝蛋白的端部固定在M带上,不论心肌是处于休止状态,或者是收缩状态,它的位置不变。而肌动蛋白则可以滑动,肌纤维在休止状态时,它远离开M带而滑动;当收缩时则向M带滑动,使肌节缩短。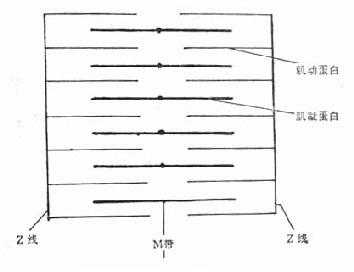
图2-1 心肌纤维结构模式图
在心肌纤维处于休止状态(即舒张状态)时,肌凝蛋白的头部和肌动蛋白是分离的(图2-3)。当心肌电激动开始后Ca2+由心肌细胞外大量进入心肌细胞,而且肌浆网内也释放出Ca2+,在Ca2+的作用下,肌凝蛋白的头部和肌动蛋白结合在一起,形成若干“过桥”,如同划艇上的水手们将木浆伸入水中,启动划行。据认为,Ca2+是通过与亲肌凝蛋白复合体(troponin complex)相结合,起到使肌凝蛋白的头部搭在肌动蛋白上而形成过桥的。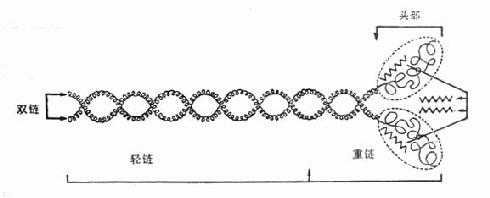
图2-2 肌凝蛋白分子结构模式图
过桥形成后,与肌凝蛋白结合的ATP水解释放出能量,产生张力,并使肌动蛋白滑动。其作用式如下:
肌动蛋白+肌凝蛋白-ATP→肌动肌凝蛋白+ADP+P1P1为释放出来的能量(图2-4)。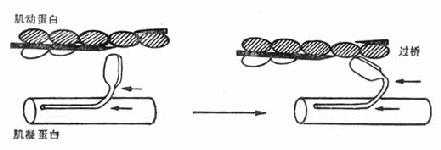
图2-3 心肌纤维收缩机理示意图
图2-4 肌收缩运动中的能量转换
早在1914年,Starling证实如果心室的灌注压力增加,则心脏的排血量也增加,称之为Starling心脏定律(图2-5)。Starling的实验是记录下腔静脉的压力,在正常的心脏它和右房的压力相等,也和右心室的舒张末期压力相仿。后来的实验用导管记录左心室的压力,也完全证实当初Starling实验的正确性。如图2-5所示,当心室舒张压逐渐增高(它反映心室舒张末期容积的增加和心肌纤维的被动延长),心室排血量也逐渐增加,当排血量达到高峰后,进一步的心室舒张压增高反而促使心排血量下降。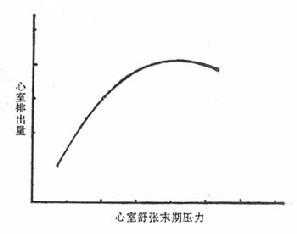
图2-5 心室排出量与心室灌注压的关系
Starling定律反映了心脏的一个重要的代偿功能,即增加心室的舒张末期容量可以增加心脏的每搏排血量。如在运动时,全身的循环加快,每分钟(或每搏)的回心血量增加,使心室的舒张末期容积及压力增加,心排血量相对增多,以适应运动的需要。
但Starling的实验只注意到心排血量的一个方面,未注意到心室腔内压力的改变。1961年Sarnoff等指出,心室收宿不单是排出血量并且产生压力。实验证明心室舒张压力的增加(心室舒张末期容量的加大)使心室的最大收缩压增高。如图2-6所示,心室收缩压力和舒张容积的关系也和Starling曲线相仿,随着容积的加大而增长,直到高峰后,心室舒张容积进一步的增加,反而使收缩压力降低。
心腔内收缩期压力的产生及其大小是衡量心室功能重要的指标之一,因为心室的作工是由以下的公式计算的:
每搏作工=心室腔内压力×每搏排血量
通常我们称心脏的功能,即指心脏的作工能力的大小,图2-7示心室每搏的作工和心室舒张末期压力的关系。心室腔内压力的大小对心肌耗氧量的重要性更为突出,心室肌收缩产生压力所耗的氧比起排血所需氧要大得多。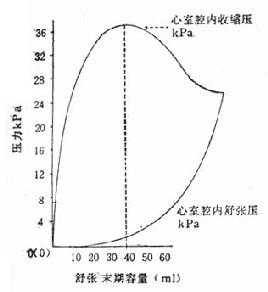
图2-6 心室收缩力与舒张压积的关系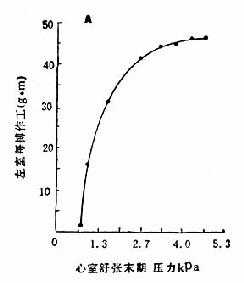
图2-7 左室每搏作工与心室舒张末压关系
健康人的心室功能(指每搏心室的作工)变化很大,在平静的休息状态,心脏的排血量和作工处于基础即较低的水平。但不同程度的体力活动使机体的需氧量增加,不同的代谢水平也对心脏提出不同程度的供血需求,这些都要求心脏随时改变它的功能状态。机体主要从下面三个方面来调节心脏的供血功能。
(一)前负荷的调节作用 前负荷系指心室收缩前作用于心室的负荷(load),通常指心室壁所承受的压力(kPa/cm2)或心壁的张力(tension,kPa/cm2)。这也是Starling很早就指出的,心室腔舒张期压力的增长导致心室排血量的增加,以及Sarnoff所指出的,心室收缩期压力也随着舒张末期压力的增长而增长。决定心室舒张末期压力的主要因素是心室舒张末期的容量。因此,改变心室舒张末期的容量,即返流到心室的血量,是调节前负荷的主要因素。
1.循环血量的多少 大量的失血及体液的丢失导致全身循环血量的减少,返流到心室的血量减少,心室舒张末期的容量和压力均下降。大量的输液起到相反的作用,它提高循环血量,增加心室舒张末期的容量和压力,使心脏的排血量和作工增加。
2.静脉回心血量的调节 主要通过周围血管的舒张和收缩来调节静脉的回心血量,这是最常用,最主要的调节方式。当小动脉扩张,周围循环阻力降低时,静脉回心血量增加,例如当运动时,运动肌肉的小动脉扩张,导致回心血流量增长。而静脉,特别是小静脉,是“容积血管”,当全身小静脉舒张时,血液滞留在血管床内,反使回心血量减少。
3.血液的分布 在循环血量保持恒定的状态下,血液在胸腔内和胸腔外的比例,采体位及胸腔内压力的影响。当直立时,受重力的影响,较多的血液分布在腹腔的脏器中及下肢,静脉回心血量则相对减少。反之,当平卧,特别是下肢抬高时,则回心的血量增多。胸腔的压力降低,例如当深吸气时,有利于静脉回心的血流,而摒气用力时,则回心的血流量可显著减少。
(二)后负荷的调节作用 后负荷系指心室肌开始收缩后作用于心室壁的张力。它主要决定于周围循环的阻力,而后者又主要决定于小动脉的舒、缩程度。后负荷增大时,将使心室的收缩期压力增高而心肌纤维的缩短率却下降,后者使心室的的排血量降低。根据下列公式:
心室排血量
∝
血压
周围循环阻力
在血压保持不变的情况下,周围循环阻力增大使心排血量减少。反之,例如在血管扩张剂的作用下,周围循环阻力减少,如血压仍保持不变,心室排血量则相应地增大。
慢性心力衰竭的患者,在代偿机制的作用下,周围血管的阻力常增加,不利于心室的功能。这是扩张血管药物应用于心力衰竭的理论基础。
(三)心率的调节作用 以上所述的前、后负荷的调节作用,指的是每搏心室的作工,其排血量也指的是每搏排血量,而每分钟的心率快慢对每分钟的心排血量起着重要的影响:
心排血量(L/min)=心搏排血量(L/次)×心率
当每搏心排血量保持不变的情况下,如心率增快一倍,每分钟的心排血量也增加一倍。
(四)心肌的收缩性及其调节 心肌的收缩性(contractility)是指心肌内在的,不依赖于心肌纤维的长短变化而作用于心肌收缩力的性能。已知交感神经的兴奋性和肾上腺能物质是心肌收缩性的重要调节因子。当交感神经兴奋性增强时,心脏功能曲线(心室作工与心室舒张末期压力的关系曲线)左移,而当交感神经兴奋性过度低下时,则曲线右移(图2-8)。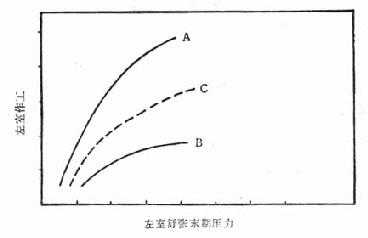
图2-8 心脏功能曲线
A.交感神经兴奋性增强;
B.交感神经兴奋性过度低下;
C.正常状态
许多药物可以影响心肌的收缩性,如众所周知的洋地黄制剂可以增强心肌的收缩性,肾上腺能药物也可以有同样的作用。各种原因引起的心力衰竭,心肌的收缩性一般均减低。
很难找到一种衡量心肌收缩性的指标,一般认为心肌收缩时肌纤维缩短的速率可以反映心肌的收缩性,在实验室或临床上心室压力上升的速率(△p/△t)也可以反映心肌的收缩性是否正常。
心肌的收缩性是由心肌内部的条件决定的,影响它的重要因子有。
1.钙离子浓度 在心肌兴奋时,钙离子大量由细胞膜外进入细胞内,同时细胞内的钙也释放出来,钙离子与亲肌凝蛋白相结合使肌凝蛋白得以与肌动蛋白形成过桥。钙离子的浓度过低,或者与亲肌凝蛋白结合中出现障碍则影响过桥形成的数量,从而使心肌的收缩力减少。
2.能量转换的速度 前已述及,在肌凝蛋白与肌动蛋白形成过桥时,与机凝蛋白结合的ATP即行水解成为ADP并释出能量。
肌动蛋白+肌凝蛋白-ATP→肌动肌凝蛋白+ADP+P1
而当心肌舒张时,又必需有充足的ATP,才能使肌凝蛋白与ATP结合,恢复再次收缩的能力。
肌动肌凝蛋白+ATP→肌动蛋白+肌凝蛋白-ATP
这种能量转换的速度影响产生能量的大小,从而影响心肌的收缩性。
第二节 心肌需氧量及其影响因素
心肌的代谢有赖于充分的氧供应,在健康人的心脏,供氧量能满足心脏在生理状态下对氧的需求。但是在供血不足,甚至严重缺血的状态下,如何尽量减少心肌需氧量(MVO2),以最大限度地保存心肌不致坏死是十分重要的。因此医生应当从生理的角度了解心肌需氧量及其影响因素。
决定心肌需氧量大小的因素很多,但主要的决定因素有三。
所谓张力是指作用于一条线的力量(应区别于压力,后者是指作用于单位面积的力量)。按照Laplace定律,在一个圆形面内
张力=压力×半径
因此,张力既和心室腔内的压力大小有关,又和心室的大小有关。心室腔内的压力愈高,张力也就愈大;心室愈大(心脏扩张)其张力也愈大,需氧量也就愈高。
如图2-9所示,在收缩期心室(主动脉)压力下的面积称为张力-时间指数,用以表示张力的大小。更确切地讲,应当称为压力-时间曲线,因为,它未能反映出心室大小给予张力的影响。
由上面所论述的影响室壁张力的因素,我们可以从以下几方面来减少心肌的需氧量。
(一)减轻后负荷 应用血管扩张制剂,减少周围血管的阻力,特别是小动脉的阻力,能有效地使心室内的压力下降,减少室壁张力。
(二)减轻前负荷 采取措施减少回心的血量,例如应用扩张静脉的药物,可以使血液更多地存留在静脉内,而回心血量则减少。它一方面降低了心室的舒张压,根据Starling定律,心室收缩期所产生的压力也相应地下降。另一方面心室舒张容积减少意味着心室的扩张度减少。这两方面都有利于减轻室壁的张力。利尿剂的使用也起到同样作用。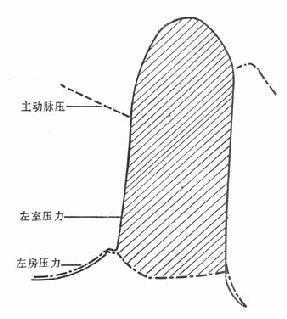
图2-9 心脏收缩的张力、时间指数
(三)减小心室的容积 除降低回心血量外,某些强心剂如洋地黄等可以使已扩大的心脏缩小。
多种实验证明,心室肌收缩的速度对心肌需氧量有重要的影响,心肌收缩的速度愈快,心肌的需氧量愈大。在实验动物给予小量的去甲肾上腺素或钙后可以提高心肌收缩的速度,虽然张力-时间指数有轻度的下降,但心肌需氧量却明显地增大,说明心肌收缩速度是独立于室壁张力之外的影响心肌需氧量的重要因素。心室肌收缩的速度,可以从心室收缩期压力上升的速度(△p/△t)来表示,它是心室收缩性增强的反映。
众所周知的是某些剂如去甲肾上腺素、洋地黄、钙等可以增强心肌的收缩性。在可能的情况下,避免使用这些制剂,可以使心肌需氧量不致于因药物的影响而增大。
心率愈快,每单位时间内心肌收缩的次数愈多,心肌的需氧量当然就愈大。实验也证明,心率的快慢和心肌需氧量的大小呈线性正相关。从理论上讲,应用某些制剂如β受体阻滞剂可以降低心率,减少心肌的需氧量。但在具体应用时要做全面考虑,心率的增快往往是心脏的代偿机制,人为的加以控制,会妨碍心脏的代偿功能的发挥。但在另一些情况下,例如心房颤动的发生使心室率过快,则不属于心脏的代偿功能的范畴,使用洋地黄类制剂,可以有效地降低心室率,减少心肌的需氧量。
充分理解心肌需氧量的影响因素,在必要时正确地采取一些措施来降低它,对于临床医师来说,是十分重要的。
第三节 血压的调节机制
血压的产生需有两个要素:一是心脏的收缩将适量的血射入动脉系统内,它是血压的能量来源。二是周围血管(小动脉)的阻力,没有阻力则血液不能保存在血管内,也就不能产生压力(图2-10)。其中,更为经常发挥调节作用的是周围循环阻力。
图2-10 血压的调节机制
(一)中枢和植物神经系统 这是对血压最主要的、经常起作用的调节机制。交感神经末梢纤维广泛地分布于全身的小血管上,它的活动作用于小血管的平滑肌上,使小动脉保持一定的张力。交感神经兴奋性增强时,使小动脉收缩,血压增高;交感神经兴奋性降低时,则小动脉相应地舒张,使血压下降。中枢神经的活动也可以通过植物神经的活动影响血压。
通常,上述的神经调节机制是通过反射途径而自动调节的,位于颈动脉窦及主动脉弓上的压力感受器是重要的血压调节器官。当血压过高时,牵拉感受器,通过交感神经的传入纤维将信息传至血管运动中枢,使交感神经的活动性降低,交感神经的缩血管纤维受到抑制,从而使血压降低。反之,当血压过低时,也通过这种反射途径,使交感兴奋性增张,血压得以恢复。
(二)肾上腺能物质的分泌 主要是指肾上腺素和去甲肾上腺素,它主要来自肾上腺髓质的分泌,血液中少量去甲肾上腺素来自肾上腺能神经元。肾上腺髓质分泌儿茶酚胺类物质受交感神经的调节,当交感神经活动性增强时,肾上腺髓质的分泌增加,使更多的肾上腺素和去甲肾上腺素进入血液,作用于小血管壁的受体上使小血管收缩,提高血压。
肾素是一种蛋白水解酶,当循环血量减少,血压降低时,肾血流量减少,刺激肾脏入小球动脉壁细胞分泌肾素进入血液。肾素能使血浆中的血管紧张素原水解生成血管紧张素Ⅰ,血管紧张素Ⅰ的缩血管作用很微弱,但当进入肺循环后,它在一种转换酶的作用下转变为血管紧张素Ⅱ,它是一种很强的血管活性物质,可以升高血压(图2-11)。①血管紧张素Ⅱ可使全身的小动脉平滑肌收缩,周围循环阻力增大,血压上升。②血管紧张素Ⅱ可使肾上腺皮质释放更多的醛固酮,后者可促使肾小管对Na+的重吸收,起到保Na+和存水的作用,使循环血量和回心血量增加,血压升高。③做为一个次要的因素,由于小静脉也收缩,回心血量增加,对血压的升高也起到一定的作用。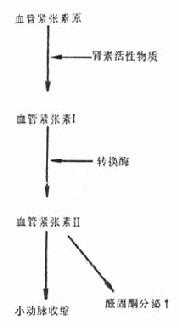
图2-11 肾素-血管紧张素-醛固酮系统
心钠素又称心房利钠利尿素,是近年来发现的一种多肽,它具有强大的利钠和利尿的功能。心钠素虽然在许多器官中都存在,但最主要的分泌器官是心房,人和大鼠的心房都含有丰富的心钠素,其含量可达160~200ng/g组织。
和肾素-血管紧张素-醛固酮系统相反,心钠素具有强的降血压作用,其降压机制目前还没有一致的结论,但主要的作用有:①心钠素抑制去甲肾上腺素,血管紧张素Ⅱ的缩血管作用,其可能的机制是心钠素抑制Ca2+内流和由肌浆网内释放。②心钠素有强大的利钠、利尿作用,使循环血量降低,心排血量降低。③心钠素使组织和血浆中的cGMP含量增加,而后者是多种化学物质和激素舒张血管的中间介质。
组织细胞活动时释放出某些血管活性物质,其中某些具有舒张血管功能。
(一)舒缓激肽(bradykinin)和血管舒张素(kallidin)存在于某些腺体中,被激活后对血管具有强大的舒张作用。
(二)组胺 它在组织损伤时被释放出来,具有局部舒张血管的作用。
(三)前列腺素PGI2 存在于血管内皮细胞,当血管受损时被释放出来,具有很强的舒张血管的作用。
以上三种舒张血管物质,多在局部起到舒张血管作用,一般不大影响全身的血压。
虽然在正常情况下,做为对血压的调节机制,心排血量不是主要的,但在很多病理生理的条件下,心排血量参予血压的调节。
(一)心室的收缩功能 当心肌受到损害(例如缺血、坏死、炎症等),心肌丧失其部分收缩功能,从而不能排出足够的血量来维持正常的血压。在急性期这种表现尤为突出,而在慢性心功能不足时,其他的代偿机制发挥作用,血压一般可维持在正常范围内。
(二)循环血量的调节 急性的循环血量不足,例如体液的大量丢失,失血等,机体常不能通过代偿机制来弥补其损失,采取正确而迅速的措施加以补充是必要的。否则低血压、休克难产纠正,成为不可逆性。
慢性的循环血量不足,可以通过水盐代谢的调节逐渐补充上,前面所述及的肾素-血管紧张素-醛固酮系统就是水、盐代谢调节机制之一。心钠素则从相反的方面来排出过多的钠和水,保持体液的平衡。抗利尿激素的分泌也是水、盐代谢的重要调节机制之一。
在急性、严重的高血压病人,通过扩张容积血管使循环血量部分地积存在静脉内,从而降低回心血量,降低血压是紧急的措施之一。
然而,最重要的水、盐调节器官则是肾脏。它做为泌尿器官起着经常性的,主要的水和盐代谢的调节作用。①循环血量的不足,常导致血压偏低,肾血流量减少,从而使肾小球滤过率减少,尿量下降,以保存机体的水分。②肾脏通过肾小管的重吸收,发挥其对尿的浓缩与稀释的作用,保存需要的水分或排出过多的水分,以调节体液和血容量。③血压的高低和肾血流量的大小影响肾素分泌的多寡,后者又通过对醛固酮分泌的影响,来调节水和盐的代谢。
第四节 心电生理学
内科心脏血管疾病中,各种各样的心律失常是很常见的,而了解心电生理又是了解心律失常机制的基础。心电生理的内容非常广而复杂,本节中只涉及重要的某些方面,为了解心律失常的病理生理打下基础。
心脏颇有节律地自行搏动,就心电生理来讲即心脏细胞在有规律地、由节律点控制地周而复始地进行着除极与复极的活动。能够自发地进行这种活动的细胞称为节律细胞,从动作电位来看大体上可以分为两类,即①慢通道型―它的除极依赖于慢通道对Ca2+的开放,较缓慢,静息时的跨膜电位也不高(图2-12B)。窦房结和房室结的节律细胞属于此类。②快通道型―它的跨膜电位高(-85~-90mV),除极有赖于快通道对Na+的开放,除极迅速,希-浦纤维属于这类节律细胞(图2-12A)。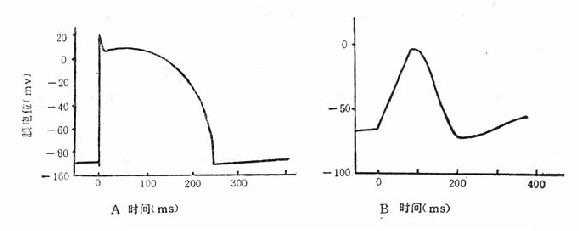
图2-12 心脏自律性的电生理
由完全复极的时间开始至除极的时间决定节律点的节率(次/min),即心动周期的时间(s或ms),其影响因素有如下。
(一)第4位相自发除极的速度 这是最主要的决定性因素。动作电位的第4位相,细胞内的正离子逐渐增多,使跨膜电位逐渐缩小,第4位相呈斜线上行,当达到除极阈值时即开始除极。第4位相自发除极的速度愈快,斜率愈大,则心动周期愈短,心率愈快。反之,心率就减慢。
第4位相的自发除极是由于细胞内、外离子交换的不平衡所致。一些研究提示,在第4位相,细胞膜对钾的通导率(conductance)减低,使较多的K+留在细胞内。也有些研究说明窦房结和房室结的细胞在第4位相时Na+进入细胞内的速度随时间而增强,即Na+在细胞内浓度增多。以上两种机制都可以使第4位相自发地除极(图2-13A)。
(二)除极阈值的改变 通常结性自律细胞的除极阈值为-55~-65mV,浦倾野细胞的阈值为-75mV左右,如阈值增大(更大的负值),则心动周期缩短,心率加快。反之,则心率减慢(图2-13B)。
(三)复极后的电位 如复极过度,则复极后的电位过大,第4位相达到阈值时间就延长,心率减慢。如复极不足则电位较小,更接近阈值,心率增快(图2-13C)。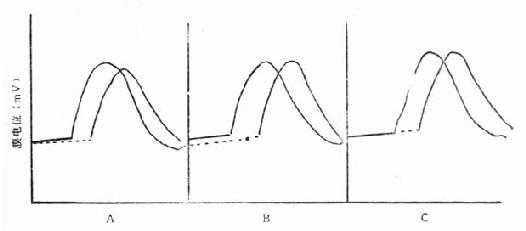
图2-13 心肌收缩周期与除极速度的关系
通常,窦房结的节律较快,它的除极扩散传导到全心脏,成为正常的起搏点。但如因某种原因,窦律变慢,则下一级(通常为房室结),起而代之。如果由于某些因素下一级的自律细胞自律性增强,就可以超越窦房结之前而除极,并控制全心脏,这就成为异位心律,是早搏或异位性心动过速的原因之一。
交感神经兴奋过强,心肌缺血,常使异位的自律性增强。许多抗心律失常的药物能影响并减弱第4位相的自发性除极速度,使自律性降低。
(一)传导功能及其影响因素 心肌细胞的结构是很特殊的,每一细胞的两端呈分支状而与其他细胞相连接,电离子可以在连接处的“间盘”(intercalated disc )自由通过。因此,心肌是一个相互通联的导体。当一端的心肌细胞除极后,它的除极波可以依序扩散到相连接的心肌组织,这称为心脏的传导性。传导的速度则取决于以下几种因素。
1.除极的波幅大小 波幅的大小代表着电位差的大小。压差愈大,其推动力愈强,传导的速度愈快。以心室肌为例,它的0位相波幅可达110~120mV,而在房室结则不过70~80mV,前者的传导速度快,而后者则较慢。
2.除极的速度 即0位相上升的速度,上升速度愈快(快通道纤维),其传导也愈快。反之如慢通道纤维,其传导速度就缓慢。
3.传导的阻力 正常情况下电波的阻力很微小,但在病态情况下,如缺氧,则细胞间的阻力增大,传导减慢。纤细的纤维内阻也较粗纤维为大。
临床上有许多情况可以影响心肌(包括传导系统)的传导速度,例如在交感神经兴奋性增强时传导速度增快,反之迷走神经功能过强时则减慢。血钾过高、血钙过低均降低心肌细胞的除极幅度和速度,使传导减慢。缺血,不仅使传导的阻力增大,更重要的是影响除极速度和幅度,使传导减慢。
(二)递减性传导 递减性传导指的是在心肌组织中传导速度愈来愈慢,传导力也渐趋减弱。在异常情况下,如缺血的心肌组织,由于缺乏足够的能量供应,钠泵受抑制,除极幅度及速度均减弱,由正常心肌传来的推动力在进入缺血的组织后就逐渐减弱,严重时即产生传导阻滞。
在正常的心肌中,如房室结也存在着递减性传导,这是由于它是慢通道纤维,其除极的势能较低,而且它的纤维较细,内阻较大的原故。递减性传导在房室传导阻滞的机制中,占有重要位置。
(三)单向传导 单向传导(单向传导阻滞)指的是当心电传导沿着某一方向前进时,虽然传导减缓,但仍能通过,而从相反的方向传导时,即不能通过。它的机制是:
1.存在着递减性传导区 心肌的一部分存在着轻重不等的受损区,在激动由左向右进行时,借助于由正常心肌传来的较强的除极力量,它可以通过有障碍的区域,虽然它的势能减弱,传导速减缓了。当激动由右向左前进时,由于已受到前一段有传导障碍的心肌的影响,传导力量已趋减弱,最后则终止在有较重的传导障碍区(图2-14)。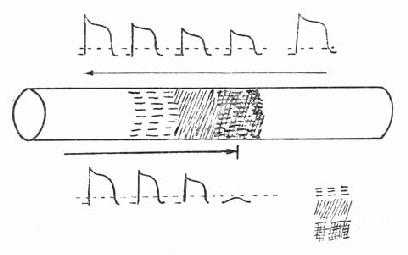
图2-14 单向传导阻滞发生机理
2.心电活动的不均衡性 部分心肌受损后,它的极化程度不全,除极及复极的时间均较周围的心肌组织延缓。当激动由一个方向传来时,该部分心肌恰好处于不应期,不能将激动下传;而稍晚一些时候,激动由另一端绕行过来,该部心肌已恢复了传导性,激动就得以传过去。
以上两种机制可以独立起到作用,也可以合并存在而产生单向传导阻滞。单向传导阻滞是折反心律的重要条件之一。
快速性心律失常的发生机制,常可以从自律性的改变或传导功能的异常中找到解释,而两种机制并存共同导致心律失常的情况也很多见。
“易损期”是指在心电周期中一个特定的时期,在此时期内给予心室的刺激极易引起一连串的室性心动过速甚至室颤。这个时期在体表心电图上大致在T波的降支。在心室的复极过程中,相邻近的心肌组织存在着复极程序的差异。在易损期内,一部分心室肌已完全恢复了应激和传导的正常功能,而另一部分心肌,虽然也已恢复了应激功能,甚至它的应激状态是处于超常期(见下),但是由于Na+通道并未完全恢复,在应激后这部位心肌的除极波小而缓慢,激动的传导速度也缓慢,也就是这样存在着一个单向传导阻滞区。如果恰恰此时有一个刺激(例如早搏),则极易引起一系列的折返激动,发生室性心动过速或室颤。
“超常应激期”是指动作电位上的一个时期,心肌在低于正常强度的刺激下即可以诱发一个激动,即在此期内可以引起激动的阈值低于正常。超常应激期在动作电位上是在第3位相的末端延伸到第4位相的起始部位,它是在相对不应期之后,而在心肌完全恢复应激功能之前。在此期间,虽然心肌能被低于正常能量的刺激所激动,但由于此时期Na+通道的功能尚未完全恢复,其产生的动作电位是低幅的、缓慢的,其传导功能也是低下的。
超常应激期的确切机制尚不清楚。它和易损期的时间大致相同,但两者并非直接相关。重要的事实是,在易损期由于同时存在着超常应激状态,一个较低强度的电刺激即可诱发室性心动过速或室颤。
心肌纤维的基本单位是“肌节”(sarcomere),从电子显微镜下可以看出,它是由“厚纤维”层和“薄纤维”层交错组成的(图2-1)。厚纤维是由肌凝蛋白(myosin)构成,如图2-2所示,第一肌凝蛋白分子是由两条链交织构成的,链体部分称为轻链,而其头部(重链)则由两个“网球拍”状的亚体组成,它和链体大体上垂直。薄纤维层则是由肌动蛋白(actin)构成,它和肌凝蛋白相平行。
肌凝蛋白的端部固定在M带上,不论心肌是处于休止状态,或者是收缩状态,它的位置不变。而肌动蛋白则可以滑动,肌纤维在休止状态时,它远离开M带而滑动;当收缩时则向M带滑动,使肌节缩短。

图2-1 心肌纤维结构模式图
在心肌纤维处于休止状态(即舒张状态)时,肌凝蛋白的头部和肌动蛋白是分离的(图2-3)。当心肌电激动开始后Ca2+由心肌细胞外大量进入心肌细胞,而且肌浆网内也释放出Ca2+,在Ca2+的作用下,肌凝蛋白的头部和肌动蛋白结合在一起,形成若干“过桥”,如同划艇上的水手们将木浆伸入水中,启动划行。据认为,Ca2+是通过与亲肌凝蛋白复合体(troponin complex)相结合,起到使肌凝蛋白的头部搭在肌动蛋白上而形成过桥的。

图2-2 肌凝蛋白分子结构模式图
过桥形成后,与肌凝蛋白结合的ATP水解释放出能量,产生张力,并使肌动蛋白滑动。其作用式如下:
肌动蛋白+肌凝蛋白-ATP→肌动肌凝蛋白+ADP+P1P1为释放出来的能量(图2-4)。

图2-3 心肌纤维收缩机理示意图

图2-4 肌收缩运动中的能量转换
早在1914年,Starling证实如果心室的灌注压力增加,则心脏的排血量也增加,称之为Starling心脏定律(图2-5)。Starling的实验是记录下腔静脉的压力,在正常的心脏它和右房的压力相等,也和右心室的舒张末期压力相仿。后来的实验用导管记录左心室的压力,也完全证实当初Starling实验的正确性。如图2-5所示,当心室舒张压逐渐增高(它反映心室舒张末期容积的增加和心肌纤维的被动延长),心室排血量也逐渐增加,当排血量达到高峰后,进一步的心室舒张压增高反而促使心排血量下降。

图2-5 心室排出量与心室灌注压的关系
Starling定律反映了心脏的一个重要的代偿功能,即增加心室的舒张末期容量可以增加心脏的每搏排血量。如在运动时,全身的循环加快,每分钟(或每搏)的回心血量增加,使心室的舒张末期容积及压力增加,心排血量相对增多,以适应运动的需要。
但Starling的实验只注意到心排血量的一个方面,未注意到心室腔内压力的改变。1961年Sarnoff等指出,心室收宿不单是排出血量并且产生压力。实验证明心室舒张压力的增加(心室舒张末期容量的加大)使心室的最大收缩压增高。如图2-6所示,心室收缩压力和舒张容积的关系也和Starling曲线相仿,随着容积的加大而增长,直到高峰后,心室舒张容积进一步的增加,反而使收缩压力降低。
心腔内收缩期压力的产生及其大小是衡量心室功能重要的指标之一,因为心室的作工是由以下的公式计算的:
每搏作工=心室腔内压力×每搏排血量
通常我们称心脏的功能,即指心脏的作工能力的大小,图2-7示心室每搏的作工和心室舒张末期压力的关系。心室腔内压力的大小对心肌耗氧量的重要性更为突出,心室肌收缩产生压力所耗的氧比起排血所需氧要大得多。

图2-6 心室收缩力与舒张压积的关系

图2-7 左室每搏作工与心室舒张末压关系
健康人的心室功能(指每搏心室的作工)变化很大,在平静的休息状态,心脏的排血量和作工处于基础即较低的水平。但不同程度的体力活动使机体的需氧量增加,不同的代谢水平也对心脏提出不同程度的供血需求,这些都要求心脏随时改变它的功能状态。机体主要从下面三个方面来调节心脏的供血功能。
(一)前负荷的调节作用 前负荷系指心室收缩前作用于心室的负荷(load),通常指心室壁所承受的压力(kPa/cm2)或心壁的张力(tension,kPa/cm2)。这也是Starling很早就指出的,心室腔舒张期压力的增长导致心室排血量的增加,以及Sarnoff所指出的,心室收缩期压力也随着舒张末期压力的增长而增长。决定心室舒张末期压力的主要因素是心室舒张末期的容量。因此,改变心室舒张末期的容量,即返流到心室的血量,是调节前负荷的主要因素。
1.循环血量的多少 大量的失血及体液的丢失导致全身循环血量的减少,返流到心室的血量减少,心室舒张末期的容量和压力均下降。大量的输液起到相反的作用,它提高循环血量,增加心室舒张末期的容量和压力,使心脏的排血量和作工增加。
2.静脉回心血量的调节 主要通过周围血管的舒张和收缩来调节静脉的回心血量,这是最常用,最主要的调节方式。当小动脉扩张,周围循环阻力降低时,静脉回心血量增加,例如当运动时,运动肌肉的小动脉扩张,导致回心血流量增长。而静脉,特别是小静脉,是“容积血管”,当全身小静脉舒张时,血液滞留在血管床内,反使回心血量减少。
3.血液的分布 在循环血量保持恒定的状态下,血液在胸腔内和胸腔外的比例,采体位及胸腔内压力的影响。当直立时,受重力的影响,较多的血液分布在腹腔的脏器中及下肢,静脉回心血量则相对减少。反之,当平卧,特别是下肢抬高时,则回心的血量增多。胸腔的压力降低,例如当深吸气时,有利于静脉回心的血流,而摒气用力时,则回心的血流量可显著减少。
(二)后负荷的调节作用 后负荷系指心室肌开始收缩后作用于心室壁的张力。它主要决定于周围循环的阻力,而后者又主要决定于小动脉的舒、缩程度。后负荷增大时,将使心室的收缩期压力增高而心肌纤维的缩短率却下降,后者使心室的的排血量降低。根据下列公式:
心室排血量
∝
血压
周围循环阻力
在血压保持不变的情况下,周围循环阻力增大使心排血量减少。反之,例如在血管扩张剂的作用下,周围循环阻力减少,如血压仍保持不变,心室排血量则相应地增大。
慢性心力衰竭的患者,在代偿机制的作用下,周围血管的阻力常增加,不利于心室的功能。这是扩张血管药物应用于心力衰竭的理论基础。
(三)心率的调节作用 以上所述的前、后负荷的调节作用,指的是每搏心室的作工,其排血量也指的是每搏排血量,而每分钟的心率快慢对每分钟的心排血量起着重要的影响:
心排血量(L/min)=心搏排血量(L/次)×心率
当每搏心排血量保持不变的情况下,如心率增快一倍,每分钟的心排血量也增加一倍。
(四)心肌的收缩性及其调节 心肌的收缩性(contractility)是指心肌内在的,不依赖于心肌纤维的长短变化而作用于心肌收缩力的性能。已知交感神经的兴奋性和肾上腺能物质是心肌收缩性的重要调节因子。当交感神经兴奋性增强时,心脏功能曲线(心室作工与心室舒张末期压力的关系曲线)左移,而当交感神经兴奋性过度低下时,则曲线右移(图2-8)。

图2-8 心脏功能曲线
A.交感神经兴奋性增强;
B.交感神经兴奋性过度低下;
C.正常状态
许多药物可以影响心肌的收缩性,如众所周知的洋地黄制剂可以增强心肌的收缩性,肾上腺能药物也可以有同样的作用。各种原因引起的心力衰竭,心肌的收缩性一般均减低。
很难找到一种衡量心肌收缩性的指标,一般认为心肌收缩时肌纤维缩短的速率可以反映心肌的收缩性,在实验室或临床上心室压力上升的速率(△p/△t)也可以反映心肌的收缩性是否正常。
心肌的收缩性是由心肌内部的条件决定的,影响它的重要因子有。
1.钙离子浓度 在心肌兴奋时,钙离子大量由细胞膜外进入细胞内,同时细胞内的钙也释放出来,钙离子与亲肌凝蛋白相结合使肌凝蛋白得以与肌动蛋白形成过桥。钙离子的浓度过低,或者与亲肌凝蛋白结合中出现障碍则影响过桥形成的数量,从而使心肌的收缩力减少。
2.能量转换的速度 前已述及,在肌凝蛋白与肌动蛋白形成过桥时,与机凝蛋白结合的ATP即行水解成为ADP并释出能量。
肌动蛋白+肌凝蛋白-ATP→肌动肌凝蛋白+ADP+P1
而当心肌舒张时,又必需有充足的ATP,才能使肌凝蛋白与ATP结合,恢复再次收缩的能力。
肌动肌凝蛋白+ATP→肌动蛋白+肌凝蛋白-ATP
这种能量转换的速度影响产生能量的大小,从而影响心肌的收缩性。
第二节 心肌需氧量及其影响因素
心肌的代谢有赖于充分的氧供应,在健康人的心脏,供氧量能满足心脏在生理状态下对氧的需求。但是在供血不足,甚至严重缺血的状态下,如何尽量减少心肌需氧量(MVO2),以最大限度地保存心肌不致坏死是十分重要的。因此医生应当从生理的角度了解心肌需氧量及其影响因素。
决定心肌需氧量大小的因素很多,但主要的决定因素有三。
所谓张力是指作用于一条线的力量(应区别于压力,后者是指作用于单位面积的力量)。按照Laplace定律,在一个圆形面内
张力=压力×半径
因此,张力既和心室腔内的压力大小有关,又和心室的大小有关。心室腔内的压力愈高,张力也就愈大;心室愈大(心脏扩张)其张力也愈大,需氧量也就愈高。
如图2-9所示,在收缩期心室(主动脉)压力下的面积称为张力-时间指数,用以表示张力的大小。更确切地讲,应当称为压力-时间曲线,因为,它未能反映出心室大小给予张力的影响。
由上面所论述的影响室壁张力的因素,我们可以从以下几方面来减少心肌的需氧量。
(一)减轻后负荷 应用血管扩张制剂,减少周围血管的阻力,特别是小动脉的阻力,能有效地使心室内的压力下降,减少室壁张力。
(二)减轻前负荷 采取措施减少回心的血量,例如应用扩张静脉的药物,可以使血液更多地存留在静脉内,而回心血量则减少。它一方面降低了心室的舒张压,根据Starling定律,心室收缩期所产生的压力也相应地下降。另一方面心室舒张容积减少意味着心室的扩张度减少。这两方面都有利于减轻室壁的张力。利尿剂的使用也起到同样作用。

图2-9 心脏收缩的张力、时间指数
(三)减小心室的容积 除降低回心血量外,某些强心剂如洋地黄等可以使已扩大的心脏缩小。
多种实验证明,心室肌收缩的速度对心肌需氧量有重要的影响,心肌收缩的速度愈快,心肌的需氧量愈大。在实验动物给予小量的去甲肾上腺素或钙后可以提高心肌收缩的速度,虽然张力-时间指数有轻度的下降,但心肌需氧量却明显地增大,说明心肌收缩速度是独立于室壁张力之外的影响心肌需氧量的重要因素。心室肌收缩的速度,可以从心室收缩期压力上升的速度(△p/△t)来表示,它是心室收缩性增强的反映。
众所周知的是某些剂如去甲肾上腺素、洋地黄、钙等可以增强心肌的收缩性。在可能的情况下,避免使用这些制剂,可以使心肌需氧量不致于因药物的影响而增大。
心率愈快,每单位时间内心肌收缩的次数愈多,心肌的需氧量当然就愈大。实验也证明,心率的快慢和心肌需氧量的大小呈线性正相关。从理论上讲,应用某些制剂如β受体阻滞剂可以降低心率,减少心肌的需氧量。但在具体应用时要做全面考虑,心率的增快往往是心脏的代偿机制,人为的加以控制,会妨碍心脏的代偿功能的发挥。但在另一些情况下,例如心房颤动的发生使心室率过快,则不属于心脏的代偿功能的范畴,使用洋地黄类制剂,可以有效地降低心室率,减少心肌的需氧量。
充分理解心肌需氧量的影响因素,在必要时正确地采取一些措施来降低它,对于临床医师来说,是十分重要的。
第三节 血压的调节机制
血压的产生需有两个要素:一是心脏的收缩将适量的血射入动脉系统内,它是血压的能量来源。二是周围血管(小动脉)的阻力,没有阻力则血液不能保存在血管内,也就不能产生压力(图2-10)。其中,更为经常发挥调节作用的是周围循环阻力。

图2-10 血压的调节机制
(一)中枢和植物神经系统 这是对血压最主要的、经常起作用的调节机制。交感神经末梢纤维广泛地分布于全身的小血管上,它的活动作用于小血管的平滑肌上,使小动脉保持一定的张力。交感神经兴奋性增强时,使小动脉收缩,血压增高;交感神经兴奋性降低时,则小动脉相应地舒张,使血压下降。中枢神经的活动也可以通过植物神经的活动影响血压。
通常,上述的神经调节机制是通过反射途径而自动调节的,位于颈动脉窦及主动脉弓上的压力感受器是重要的血压调节器官。当血压过高时,牵拉感受器,通过交感神经的传入纤维将信息传至血管运动中枢,使交感神经的活动性降低,交感神经的缩血管纤维受到抑制,从而使血压降低。反之,当血压过低时,也通过这种反射途径,使交感兴奋性增张,血压得以恢复。
(二)肾上腺能物质的分泌 主要是指肾上腺素和去甲肾上腺素,它主要来自肾上腺髓质的分泌,血液中少量去甲肾上腺素来自肾上腺能神经元。肾上腺髓质分泌儿茶酚胺类物质受交感神经的调节,当交感神经活动性增强时,肾上腺髓质的分泌增加,使更多的肾上腺素和去甲肾上腺素进入血液,作用于小血管壁的受体上使小血管收缩,提高血压。
肾素是一种蛋白水解酶,当循环血量减少,血压降低时,肾血流量减少,刺激肾脏入小球动脉壁细胞分泌肾素进入血液。肾素能使血浆中的血管紧张素原水解生成血管紧张素Ⅰ,血管紧张素Ⅰ的缩血管作用很微弱,但当进入肺循环后,它在一种转换酶的作用下转变为血管紧张素Ⅱ,它是一种很强的血管活性物质,可以升高血压(图2-11)。①血管紧张素Ⅱ可使全身的小动脉平滑肌收缩,周围循环阻力增大,血压上升。②血管紧张素Ⅱ可使肾上腺皮质释放更多的醛固酮,后者可促使肾小管对Na+的重吸收,起到保Na+和存水的作用,使循环血量和回心血量增加,血压升高。③做为一个次要的因素,由于小静脉也收缩,回心血量增加,对血压的升高也起到一定的作用。

图2-11 肾素-血管紧张素-醛固酮系统
心钠素又称心房利钠利尿素,是近年来发现的一种多肽,它具有强大的利钠和利尿的功能。心钠素虽然在许多器官中都存在,但最主要的分泌器官是心房,人和大鼠的心房都含有丰富的心钠素,其含量可达160~200ng/g组织。
和肾素-血管紧张素-醛固酮系统相反,心钠素具有强的降血压作用,其降压机制目前还没有一致的结论,但主要的作用有:①心钠素抑制去甲肾上腺素,血管紧张素Ⅱ的缩血管作用,其可能的机制是心钠素抑制Ca2+内流和由肌浆网内释放。②心钠素有强大的利钠、利尿作用,使循环血量降低,心排血量降低。③心钠素使组织和血浆中的cGMP含量增加,而后者是多种化学物质和激素舒张血管的中间介质。
组织细胞活动时释放出某些血管活性物质,其中某些具有舒张血管功能。
(一)舒缓激肽(bradykinin)和血管舒张素(kallidin)存在于某些腺体中,被激活后对血管具有强大的舒张作用。
(二)组胺 它在组织损伤时被释放出来,具有局部舒张血管的作用。
(三)前列腺素PGI2 存在于血管内皮细胞,当血管受损时被释放出来,具有很强的舒张血管的作用。
以上三种舒张血管物质,多在局部起到舒张血管作用,一般不大影响全身的血压。
虽然在正常情况下,做为对血压的调节机制,心排血量不是主要的,但在很多病理生理的条件下,心排血量参予血压的调节。
(一)心室的收缩功能 当心肌受到损害(例如缺血、坏死、炎症等),心肌丧失其部分收缩功能,从而不能排出足够的血量来维持正常的血压。在急性期这种表现尤为突出,而在慢性心功能不足时,其他的代偿机制发挥作用,血压一般可维持在正常范围内。
(二)循环血量的调节 急性的循环血量不足,例如体液的大量丢失,失血等,机体常不能通过代偿机制来弥补其损失,采取正确而迅速的措施加以补充是必要的。否则低血压、休克难产纠正,成为不可逆性。
慢性的循环血量不足,可以通过水盐代谢的调节逐渐补充上,前面所述及的肾素-血管紧张素-醛固酮系统就是水、盐代谢调节机制之一。心钠素则从相反的方面来排出过多的钠和水,保持体液的平衡。抗利尿激素的分泌也是水、盐代谢的重要调节机制之一。
在急性、严重的高血压病人,通过扩张容积血管使循环血量部分地积存在静脉内,从而降低回心血量,降低血压是紧急的措施之一。
然而,最重要的水、盐调节器官则是肾脏。它做为泌尿器官起着经常性的,主要的水和盐代谢的调节作用。①循环血量的不足,常导致血压偏低,肾血流量减少,从而使肾小球滤过率减少,尿量下降,以保存机体的水分。②肾脏通过肾小管的重吸收,发挥其对尿的浓缩与稀释的作用,保存需要的水分或排出过多的水分,以调节体液和血容量。③血压的高低和肾血流量的大小影响肾素分泌的多寡,后者又通过对醛固酮分泌的影响,来调节水和盐的代谢。
第四节 心电生理学
内科心脏血管疾病中,各种各样的心律失常是很常见的,而了解心电生理又是了解心律失常机制的基础。心电生理的内容非常广而复杂,本节中只涉及重要的某些方面,为了解心律失常的病理生理打下基础。
心脏颇有节律地自行搏动,就心电生理来讲即心脏细胞在有规律地、由节律点控制地周而复始地进行着除极与复极的活动。能够自发地进行这种活动的细胞称为节律细胞,从动作电位来看大体上可以分为两类,即①慢通道型―它的除极依赖于慢通道对Ca2+的开放,较缓慢,静息时的跨膜电位也不高(图2-12B)。窦房结和房室结的节律细胞属于此类。②快通道型―它的跨膜电位高(-85~-90mV),除极有赖于快通道对Na+的开放,除极迅速,希-浦纤维属于这类节律细胞(图2-12A)。

图2-12 心脏自律性的电生理
由完全复极的时间开始至除极的时间决定节律点的节率(次/min),即心动周期的时间(s或ms),其影响因素有如下。
(一)第4位相自发除极的速度 这是最主要的决定性因素。动作电位的第4位相,细胞内的正离子逐渐增多,使跨膜电位逐渐缩小,第4位相呈斜线上行,当达到除极阈值时即开始除极。第4位相自发除极的速度愈快,斜率愈大,则心动周期愈短,心率愈快。反之,心率就减慢。
第4位相的自发除极是由于细胞内、外离子交换的不平衡所致。一些研究提示,在第4位相,细胞膜对钾的通导率(conductance)减低,使较多的K+留在细胞内。也有些研究说明窦房结和房室结的细胞在第4位相时Na+进入细胞内的速度随时间而增强,即Na+在细胞内浓度增多。以上两种机制都可以使第4位相自发地除极(图2-13A)。
(二)除极阈值的改变 通常结性自律细胞的除极阈值为-55~-65mV,浦倾野细胞的阈值为-75mV左右,如阈值增大(更大的负值),则心动周期缩短,心率加快。反之,则心率减慢(图2-13B)。
(三)复极后的电位 如复极过度,则复极后的电位过大,第4位相达到阈值时间就延长,心率减慢。如复极不足则电位较小,更接近阈值,心率增快(图2-13C)。

图2-13 心肌收缩周期与除极速度的关系
通常,窦房结的节律较快,它的除极扩散传导到全心脏,成为正常的起搏点。但如因某种原因,窦律变慢,则下一级(通常为房室结),起而代之。如果由于某些因素下一级的自律细胞自律性增强,就可以超越窦房结之前而除极,并控制全心脏,这就成为异位心律,是早搏或异位性心动过速的原因之一。
交感神经兴奋过强,心肌缺血,常使异位的自律性增强。许多抗心律失常的药物能影响并减弱第4位相的自发性除极速度,使自律性降低。
(一)传导功能及其影响因素 心肌细胞的结构是很特殊的,每一细胞的两端呈分支状而与其他细胞相连接,电离子可以在连接处的“间盘”(intercalated disc )自由通过。因此,心肌是一个相互通联的导体。当一端的心肌细胞除极后,它的除极波可以依序扩散到相连接的心肌组织,这称为心脏的传导性。传导的速度则取决于以下几种因素。
1.除极的波幅大小 波幅的大小代表着电位差的大小。压差愈大,其推动力愈强,传导的速度愈快。以心室肌为例,它的0位相波幅可达110~120mV,而在房室结则不过70~80mV,前者的传导速度快,而后者则较慢。
2.除极的速度 即0位相上升的速度,上升速度愈快(快通道纤维),其传导也愈快。反之如慢通道纤维,其传导速度就缓慢。
3.传导的阻力 正常情况下电波的阻力很微小,但在病态情况下,如缺氧,则细胞间的阻力增大,传导减慢。纤细的纤维内阻也较粗纤维为大。
临床上有许多情况可以影响心肌(包括传导系统)的传导速度,例如在交感神经兴奋性增强时传导速度增快,反之迷走神经功能过强时则减慢。血钾过高、血钙过低均降低心肌细胞的除极幅度和速度,使传导减慢。缺血,不仅使传导的阻力增大,更重要的是影响除极速度和幅度,使传导减慢。
(二)递减性传导 递减性传导指的是在心肌组织中传导速度愈来愈慢,传导力也渐趋减弱。在异常情况下,如缺血的心肌组织,由于缺乏足够的能量供应,钠泵受抑制,除极幅度及速度均减弱,由正常心肌传来的推动力在进入缺血的组织后就逐渐减弱,严重时即产生传导阻滞。
在正常的心肌中,如房室结也存在着递减性传导,这是由于它是慢通道纤维,其除极的势能较低,而且它的纤维较细,内阻较大的原故。递减性传导在房室传导阻滞的机制中,占有重要位置。
(三)单向传导 单向传导(单向传导阻滞)指的是当心电传导沿着某一方向前进时,虽然传导减缓,但仍能通过,而从相反的方向传导时,即不能通过。它的机制是:
1.存在着递减性传导区 心肌的一部分存在着轻重不等的受损区,在激动由左向右进行时,借助于由正常心肌传来的较强的除极力量,它可以通过有障碍的区域,虽然它的势能减弱,传导速减缓了。当激动由右向左前进时,由于已受到前一段有传导障碍的心肌的影响,传导力量已趋减弱,最后则终止在有较重的传导障碍区(图2-14)。

图2-14 单向传导阻滞发生机理
2.心电活动的不均衡性 部分心肌受损后,它的极化程度不全,除极及复极的时间均较周围的心肌组织延缓。当激动由一个方向传来时,该部分心肌恰好处于不应期,不能将激动下传;而稍晚一些时候,激动由另一端绕行过来,该部心肌已恢复了传导性,激动就得以传过去。
以上两种机制可以独立起到作用,也可以合并存在而产生单向传导阻滞。单向传导阻滞是折反心律的重要条件之一。
快速性心律失常的发生机制,常可以从自律性的改变或传导功能的异常中找到解释,而两种机制并存共同导致心律失常的情况也很多见。
“易损期”是指在心电周期中一个特定的时期,在此时期内给予心室的刺激极易引起一连串的室性心动过速甚至室颤。这个时期在体表心电图上大致在T波的降支。在心室的复极过程中,相邻近的心肌组织存在着复极程序的差异。在易损期内,一部分心室肌已完全恢复了应激和传导的正常功能,而另一部分心肌,虽然也已恢复了应激功能,甚至它的应激状态是处于超常期(见下),但是由于Na+通道并未完全恢复,在应激后这部位心肌的除极波小而缓慢,激动的传导速度也缓慢,也就是这样存在着一个单向传导阻滞区。如果恰恰此时有一个刺激(例如早搏),则极易引起一系列的折返激动,发生室性心动过速或室颤。
“超常应激期”是指动作电位上的一个时期,心肌在低于正常强度的刺激下即可以诱发一个激动,即在此期内可以引起激动的阈值低于正常。超常应激期在动作电位上是在第3位相的末端延伸到第4位相的起始部位,它是在相对不应期之后,而在心肌完全恢复应激功能之前。在此期间,虽然心肌能被低于正常能量的刺激所激动,但由于此时期Na+通道的功能尚未完全恢复,其产生的动作电位是低幅的、缓慢的,其传导功能也是低下的。
超常应激期的确切机制尚不清楚。它和易损期的时间大致相同,但两者并非直接相关。重要的事实是,在易损期由于同时存在着超常应激状态,一个较低强度的电刺激即可诱发室性心动过速或室颤。